Пищевая аллергия у ребенка: как понять, что у малыша непереносимость продуктов, и как устранить проявления аллергии
В соответствии с данными, предоставленными ВОЗ, у 17,3% младенцев и маленьких детей обнаруживаются признаки пищевой аллергии в их медицинской истории. У детей этой возрастной группы распространенность заболевания, подтвержденная диагнозом, колеблется от 6 до 8%, а у подростков - от 2 до 4%. Эта статистика постоянно увеличивается. Многие родители удивляются, почему их малыш реагирует высыпаниями, покраснениями кожи и другими неприятными симптомами на свежие и здоровые продукты, потому что он не ест ничего вредного. В этой статье мы расскажем о причинах, которые заставляют это происходить, и о возможных способах помочь детям, которые страдают от пищевой аллергии.
Как выявить пищевую аллергию у детей?
Некоторые дети могут есть любые продукты без последствий, а у кого-то даже маленькая шоколадка может вызвать целый «букет» нежелательных реакций. Так что же такое пищевая аллергия и как она проявляется у детей?
Несмотря на то, что заболевание является довольно распространенным, официальный диагноз «пищевая аллергия» пока не существует. Однако ожидается, что в ближайшее время он будет внесен Всемирной организацией здравоохранения в Международную классификацию болезней.
Союз педиатров России дает следующее определение пищевой аллергии — это патологическая реакция организма на продукты питания, в основе которой находятся иммунные механизмы. Это значит, что иммунная система ребенка по некоторой причине не воспринимает тот или иной белок либо другое вещество, содержащееся в пище, как полезный ее компонент, а как что-то чрезвычайно опасное для организма и незамедлительно начинает вырабатывать против него защитные антитела.
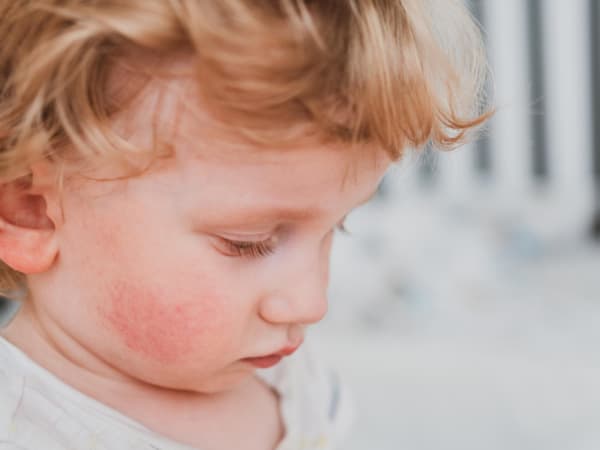
Пищевая аллергия может проявляться по-разному, причем в каждом возрасте ребенка она имеет свои симптомы. Очень часто первым проявлением является атопический дерматит. Это изменения кожного покрова, которые проявляются в покраснении кожи вокруг рта или ануса малыша и сопровождаются зудом. Даже при хорошем уходе за кожей ребенка на ней появляются стойкие опрелости. При воздействии аллергена на коже возникают мелкие пузырьки, которые затем сливаются и лопаются, а на их месте образуются корки. Такие кожные поражения могут возникать в разных местах, но чаще всего они проявляются на губах, во рту, на коже шеи или лица.
Однако не только кожа реагирует на действие «вредного продукта». При дальнейшем воздействии аллергена на организм ребенка нередко появляются нарушения работы желудочно-кишечного тракта, выражающиеся в частом срыгивании, вздутиях живота. Стул становится жидким и может содержать слизь, или, наоборот, возникают частые запоры. Ребенок становится нервозным и капризным, может отказываться от еды. Колики возникают редко, но если это случается, то это ярко выраженные колики с сильными болями, не позволяющие ребенку вести обычный образ жизни. Рвота может возникать сразу же после еды или в течение ближайших двух-трех часов, при этом в рвотных массах обычно содержится большое количество непереваренной пищи.
Со временем проявления пищевой аллергии иногда переходят в хроническую фазу. Увеличивается площадь кожных поражений, возникают новые участки с высыпаниями, которые сильно чешутся, а повреждение кожи ногтями или посторонними предметами приводит к вторичному инфицированию.
Мамы должны быть осведомлены о том, что пищевая аллергия может привести не только к упомянутым проявлениям, но и к развитию дисбиоза и других серьезных нарушений, таких как отек Квинке и даже анафилактический шок, которые уже угрожают жизни ребенка. Мальчики от года до полутора лет являются наиболее подверженной группой риска развития анафилаксии, по данным исследователей, она встречается у 5% данный возрастной категории.
Причины пищевой аллергии
Возникающая при повторном употреблении аллергена в организме ребенка, пищевая аллергия начинается с сенсибилизации. Это означает, что иммунная система запоминает аллерген как чужака, и при следующем употреблении продукта с этим аллергеном она начинает активно с ним бороться, вызывая аллергическую реакцию. У грудничков возникновение аллергии связано также с функционированием их пищеварительной системы, которая обычно плохо справляется с аллергенами. Однако, любая мама, будь она беременна или уже родила, должна понимать, что пищевая аллергия может быть унаследована от родителей. Если один из родителей страдает аллергией, шанс ее развития у малыша составит примерно 37%, а если оба – риск возрастет до 60%.
Аллергия связана также с курением матери во время беременности, гипоксией плода при родах или во время беременности, а также с неправильным рационом беременной женщины, употреблением в пищу аллергенов, содержащихся в орехах, цитрусовых, рыбе, шоколаде, яйцах, и других продуктах.
Дети, которые рождены недоношенными или на искусственном вскармливании, также находятся в группе риска развития пищевой аллергии. Белок коровьего молока, который входит в большую восьмерку наиболее аллергенных продуктов, может способствовать возникновению аллергии у ребенка в первый год жизни. После первого года жизни заболеваемость снижается до 1%.
Помимо белка коровьего молока, хлебобулочные изделия, содержащие глютен, яйца куриные, рыба и морепродукты, орехи, арахис и соевые продукты также могут вызывать пищевые аллергии. Поэтому для родителей детей-аллергиков важно внимательно следить за информацией на этикетках.
Если мама кормит малыша грудью, риск возникновения аллергии достаточно низок. Критичным периодом является время введения прикорма — у некоторых детей пищевые продукты, введенные в рацион, могут вызвать резкую аллергическую реакцию. Поэтому новые продукты следует вводить буквально по одному, начиная с минимальных порций и внимательно наблюдать за состоянием ребенка. Для детей, которые уже имеют пищевую аллергию, может быть трудно самостоятельно выявить аллерген, и только аллерголог-иммунолог может помочь с выявлением и лечением.
Для начала терапии пищевой аллергии у ребенка требуется ограничить употребление продуктов-провокаторов. Если малыш кормится грудным молоком, то ограничительную диету следует назначить его матери. Необходимо продумать все возможные способы предотвращения случайного приема аллергического продукта и проинформировать родителей об возможных кросс-реакциях. Диета должна быть полноценной и содержать все необходимые питательные вещества и витамины как для матери, так и для ее ребенка.
Прикорм нежелателен до полугода у ребенка-аллергика и новые продукты следует вводить постепенно, начиная с малых доз и по одному. Коровье молоко, пшеницу, орехи и куриные яйца можно добавлять в рацион такого ребенка только после его исполнения двух лет.
Для смягчения симптомов аллергии педиатры рекомендуют антигистаминные препараты второго поколения. Однако длительный прием таких препаратов для профилактики не рекомендуется. Для борьбы с воспалением и зудом кожи проводится терапия, которая учитывает патологические изменения кожного покрова и особенности общего самочувствия ребенка. Цель лечения заключается не только в смягчении неприятных проявлений, но и в восстановлении барьерной функции кожи и ее водно-липидного слоя. Очень важен и правильный регулярный уход за кожей малыша, который должен стать для матери такой же ежедневной обязанностью, как кормление и купание.
При лечении аллергии у детей раннего возраста большую роль играет состояние желудочно-кишечного тракта. Если ребенок имеет нерегулярный стул, запоры или диарею, частые и сильные колики или наличие в кале непереваренных фрагментов пищи, необходимо немедленно сообщить об этом лечащему врачу. Возможно, ему придется назначить курс пребиотиков и пробиотиков. В некоторых случаях подобная терапия применяется для профилактики, чтобы предотвратить нарушения работы ЖКТ и снизить проявления аллергии.
При первых подозрениях на пищевую аллергию у ребенка родители должны обратиться к аллергологу. После уточнения диагноза врач выдаст "паспорт больного аллергическим заболеванием", в котором будет указан диагноз, перечень продуктов-аллергенов, необходимые меры первой помощи при приступе и телефоны медицинского учреждения, где наблюдается ребенок. Паспорт и лекарства для снятия приступа должны всегда находиться рядом с родителями.
Фото: freepik.com